Acesso
Preencha o login e senha para cadastrar uma nova pesquisa clínica ou para editar os dados de uma nova pesquisa já inserida.
São permitidos apenas um login e senha por instituição.
Acesso
Associado(a), por favor utilize seu e-mail cadastrado na SBOC. Caso não se lembre ou não tenha cadastrado antes, entre em contato pelo e-mail [email protected].

Notícias

Brasileiro é um dos autores de técnica que aumenta a precisão da biópsia líquida em câncer
Notícias Segunda, 28 Agosto 2017 21:26O artigo “Direct detection of early-stage cancers using circulating tumor DNA”, publicado há poucos dias na Science Translational Medicine, tem como um dos autores o brasileiro Alessandro Leal. Ao lado de pesquisadores americanos, dinamarqueses e holandeses, o oncologista membro da Sociedade Brasileira de Oncologia Clínica (SBOC) desenvolveu uma técnica denominada targeted error correction sequencing (TEC-Seq) ou sequenciamento com correção do erro. A novidade representa um avanço em relação à tecnologia disponível no mercado hoje para análise genética dos tumores.
Leal é de Brasília (DF) e está no terceiro ano de sua pós-graduação em Cellular and Molecular Medicine, na Johns Hopkins School of Medicine, um dos maiores programas de pesquisa translacional dos Estados Unidos. Nesta entrevista exclusiva, o oncologista explica como foi desenvolvida a prova de conceito da TEC-Seq, comenta os principais resultados do estudo e opina sobre a importância da técnica para o diagnóstico precoce de câncer e para a classificação da doença não metastática. Tudo isso a partir de um procedimento não invasivo, que é a biópsia líquida. Leia a seguir.
Como resumiria sua trajetória profissional até aqui?
Eu me formei pela Faculdade de Medicina da Universidade de Brasília em 2004. Após minha graduação, fui para São Paulo, onde fiz residência em Medicina Interna pelo Hospital Central da Santa Casa de Misericórdia de São Paulo – ISCMSP e residência em Oncologia Clínica pelo Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo – HCFMUSP/Instituto do Câncer do Estado de São Paulo – Icesp. Após terminar a residência, recebi um convite do professor Paulo Hoff e do colega Gustavo Fernandes para ajudar na implantação de um novo centro de oncologia do Hospital Sírio-Libanês em Brasília. Durante os quase cinco anos de trabalho assistencial naquela instituição, foquei minha atenção em câncer de mama, melanoma e tumores cerebrais. Durante o mesmo período, tive a oportunidade de concluir o mestrado em Ciências Genômicas e Biotecnologia pela Universidade Católica de Brasília, além de obter a certificação americana chancelada pelo ECFMG (Educational Comission for Foreign Medical Graduates). Com a finalidade de continuar os meus estudos em biologia do câncer, em 2014 resolvi me candidatar a uma vaga regular de PhD em uma universidade americana. Preparei minha candidatura por meio de testes padronizados, currículo e cartas de recomendação para Johns Hopkins University, Weill-Cornell University, Tuffts University, University of North Carolina at Chapel Hill e University of Texas – MD Anderson Cancer Center. Acabei sendo aceito por todas elas, mas optei por seguir meus estudos na Johns Hopkins School of Medicine pela sua tradição em genética de câncer. Hoje estou no terceiro ano do meu PhD em Cellular and Molecular Medicine, reconhecido pelo NIH como o maior programa de pesquisa translacional dos Estados Unidos, que admite em média 20 candidatos a cada ano.
Como surgiu a ideia de realizar o estudo e quando e onde foi iniciado?
Sabíamos que tínhamos desenvolvido um excelente teste de sequenciamento, bastante sensível e específico. Os primeiros experimentos foram conduzidos em linhagens celulares, sob diversas diluições, com dados de frequências mutacionais conhecidos, com a finalidade de se aprimorar a técnica de captura e os algoritmos de análise. Sempre foi interesse do grupo testar essa tecnologia em uma população de pacientes com câncer em estágio inicial, em que a probabilidade de se detectar DNA tumoral circulante no plasma é infinitamente menor, haja vista que estamos falando de baixíssimas frequências alélicas mutacionais (em alguns casos, apenas 0,05% a 0,1% de todo o DNA livre no plasma provém do tumor). Os primeiros pacientes começaram a ser recrutados em 2013 e conseguimos fechar toda a população em dois anos de trabalho, graças à colaboração de um outro centro de pesquisa nos Estados Unidos, a Universidade da Califórnia – San Diego, e outros dois na Europa, Universidade de Aarhus, na Dinamarca, e Universidade de Amsterdã, na Holanda.
Poderia explicar a targeted error correction sequencing (TEC-Seq)?
Trata-se de um sequenciamento-alvo com correção do erro. Já existe há algum tempo no mercado o teste de sequenciamento-alvo, ou targeted sequencing, o que nada mais é do que o sequenciamento de um pool de genes que se deseja analisar. Essa técnica se dá por meio de captura híbrida, isto é, são adicionados oligonucleotídeos ao tubo de ensaio para que se selecione apenas os genes de interesse. O que trouxemos de novo foi a correção do erro. É preciso ser dito que antes de uma amostra ser sequenciada, o DNA precisa ser amplificado em duas fases: na preparação da biblioteca genômica (todo o DNA livre no plasma é amplificado milhares de vezes) e durante a preparação da biblioteca-alvo (após a captura dos genes de interesse). A amplificação do DNA se dá por meio da reação de polimerase em cadeia (PCR), um procedimento que está sujeito a uma taxa de erro da ordem de 0,1% a 1% a depender dos kits comercialmente disponíveis. Se esses erros não forem devidamente filtrados, podem ser erroneamente interpretados como uma mutação própria do tumor. O que fizemos de diferente foi adicionar oito códigos de barras exógenos (oligonucleotídeos sintetizados in vitro, com sequência conhecida), às extremidades 3’ e 5’ de cada fragmento de DNA livre de célula. Esse passo, aliado a uma cobertura extremamente alta (cada fragmento de DNA foi lido em média 30.000 vezes), nos deu a chance de reconciliar as sequências eliminando os artefatos produzidos durante as fases de preparação das bibliotecas. Assim, apenas os fragmentos que continham a mesma sequência de nucleotídeos e a mesma alteração (mutação pontual), para um determinado código de barra, foram utilizados na fase de realinhamento das sequências. O estudo demonstra que a taxa de erro do nosso método é muito inferior à tecnologia convencional de sequenciamento hoje disponível no mercado.
Como poderíamos resumir os principais resultados do estudo?
A análise das amostras de 200 pacientes com câncer colorretal, de mama, pulmão ou ovário detectou mutações somáticas no plasma em 71%, 59%, 59% e 68% dos pacientes, respectivamente, com doença de estágio I ou II. Vale ressaltar que esse já era o número esperado de casos a serem detectados com o nosso painel de 58 genes, baseado na análise in silico que fizemos com os dados da base COSMIC. Esse estudo é uma prova de conceito para se avaliar a sensibilidade e acurácia da tecnologia, e não para se basear no painel de genes como uma forma final de exame clínico. Mesmo analisado de forma independente, o DNA tumoral circulante apresentou alta concordância com os tumores desses pacientes no que diz respeito às mutações encontradas. De modo bastante interessante, o estudo também mostrou que, em pacientes com câncer colorretal ressecável, uma frequência alélica mutacional superior a 2% no plasma antes da cirurgia esteve associada a uma maior chance de recorrência e morte por câncer colorretal. Outro dado paralelo do estudo, mas não menos interessante, é a análise do plasma de 44 indivíduos saudáveis, em que pudemos identificar alterações genômicas relacionadas à hematopoiese clonal em 16% de indivíduos assintomáticos, mas sem qualquer alteração nos genes relacionados ao desenvolvimento dos diferentes tumores epiteliais testados nesse estudo.
O que espera de repercussão e mudanças na prática clínica a partir desses resultados?
Esse não é um estudo que irá mudar a prática clínica em curto prazo. É uma prova de princípio. É um estudo que abre um novo caminho para se fazer diagnóstico precoce de câncer por meio de uma tecnologia não invasiva e também uma nova forma de se classificar a doença não metastática. Não há dúvida que a classificação TNM baseada pura e simplesmente em imagem está com os seus dias contados. A quantidade massiva de novos estudos em desenvolvimento no campo das biópsias líquidas irá consolidar a análise do DNA tumoral circulante como um novo fator prognóstico do câncer ao longo da próxima década. É só uma questão de tempo.
Como se sente participando de uma pesquisa tão relevante para o futuro da medicina e da oncologia clínica?
Sou muito grato a todos que sempre abriram as portas para que eu pudesse executar meu trabalho com qualidade, seja como médico assistencialista ou pesquisador. Aqui nos Estados Unidos fico feliz em fazer parte de um time de mentes brilhantes, que já está buscando respostas para algumas das questões que não pudemos resolver nesse estudo. Os próximos capítulos dessa história serão certamente melhores.
CFM destaca reconhecimento da Oncologia Clínica como especialidade
Notícias Sexta, 25 Agosto 2017 17:24O Conselho Federal de Medicina (CFM) destaca, em seu portal, a Oncologia Clínica e a Cirurgia Oncológica como as duas novas especialidades médicas reconhecidas pelo órgão. “A demanda por serviços oncológicos é crescente no Brasil, assim como o progresso clínico, cirúrgico e tecnológico do trabalho médico na área. Diante disso, a Comissão Mista de Especialidades reconheceu a necessidade de adequar a formação em oncologia clínica, cirúrgica e pediátrica com base na regra geral, atribuindo titulações e provas independentes”, explica o 1º vice-presidente do CFM e coordenador da Comissão Mista de Especialidades, Dr. Mauro de Britto Ribeiro.
Leia o texto do CFM na íntegra: http://bit.ly/2gbtqwS
Incorporação do trastuzumabe ao SUS deve amenizar a judicialização
Notícias Sexta, 25 Agosto 2017 17:15O início da oferta do trastuzumabe para pacientes com câncer de mama metastático HER2-positivo deve ocorrer a partir de fevereiro de 2018 no Sistema Único de Saúde (SUS). Com a incorporação, a tendência é que caia o número de ações judiciais envolvendo o medicamento, que está entre os mais judicializados no país, de acordo com o Ministério da Saúde.
“A judicialização é uma maneira torta de atingir o resultado, que é o uso do medicamento”, avalia o Dr. Luiz Alberto Mattos, oncologista do Hospital das Clínicas da Universidade Federal de Pernambuco e membro da SBOC. “É prejudicial ao paciente, que vive aquela ansiedade e, por vezes, tem sua vida sacrificada pela falta do tratamento; ao médico, que sofre com o paciente e ainda precisa submeter um grande volume de relatórios justificando sua prescrição; e aos juízes, que não são preparados idealmente para esse tipo de julgamento”, enumera.
Mattos ressalta também serem altos os custos indiretos da não incorporação. Em sua visão, aumentam os gastos com a assistência às pacientes que têm piora geral e demandam mais internações, exames, procedimentos, entre outros cuidados. Além disso, as compras “a toque de caixa”, para que o governo cumpra as determinações judiciais, também são mais caras
Incluído desde 2015 na lista da Organização Mundial da Saúde (OMS) de tratamentos essenciais para os pacientes oncológicos, o trastuzumabe traz comprovadamente ganhos para esse perfil de pacientes, como o dobro de sobrevida e uma melhora na qualidade de vida pela sua baixa toxicidade. Os benefícios justificam o grande volume de ações judiciais, mas o problema estava longe de ser resolvido nos tribunais. “Poucas pacientes conseguem acesso à via judicial e, mesmo quando a decisão é favorável, não raro o medicamento chega depois da morte delas”, conta o Dr. Marcelo Bumlai, membro da Sociedade Brasileira de Oncologia Clínica (SBOC) e oncologista do Hospital Geral Universitário, em Cuiabá (MT).
Erro histórico
A aprovação do trastuzumabe pela Agência Nacional de Vigilância Sanitária (Anvisa) ocorreu em 1999. Há 12 anos, as pacientes de planos de saúde fazem uso da droga. Já para as mulheres que dependem do SUS, o medicamento passou a ser oferecido em 2013, mas de forma restrita, somente em casos de câncer de mama HER2-positivo em estágio inicial ou localmente avançado.
“Essa incorporação do trastuzumabe ao SUS para as pacientes com doença metastática corrige um erro histórico”, diz o Dr. Gustavo Fernandes, presidente da SBOC. “Este tratamento vem sendo negado à população brasileira há duas décadas”, reforça.
SBOC defende remuneração dos oncologistas pela terapia oral e nos diversos ciclos de tratamento
Notícias Quinta, 24 Agosto 2017 21:18A Sociedade Brasileira de Oncologia Clínica (SBOC) defende a inclusão na Classificação Brasileira Hierarquizada de Procedimentos Médicos (CBHPM) de um código para terapia oncológica oral com o mesmo porte (remuneração) da terapia oncológica do primeiro dia atualmente em uso. O pedido deve ser apresentado à Comissão Nacional de Honorários Médicos, da Associação Médica Brasileira (AMB), em setembro. A data da reunião ainda será confirmada.
"A terapia oral demanda o mesmo acompanhamento médico que a venosa, ao contrário da interpretação equivocada das operadoras de planos de saúde”, ressalta o Dr. Álvaro Machado, diretor da SBOC. A gerente jurídica da Sociedade, Dra. Lúcia Freitas, acrescenta que a visão das fontes pagadoras é sempre pela diminuição dos honorários médicos. "Elas viram no advento da terapia oral uma tentativa de justificar o rebaixamento do trabalho do oncologista, mas isso é inaceitável”, pontua a advogada.
Código de primeiro dia para cada ciclo
O Dr. Álvaro Machado explica também que os oncologistas clínicos vêm sofrendo uma perda no pagamento recebido das operadoras de planos de saúde, desde 2009, quando o código passou a determinar o valor do "planejamento e primeiro dia de tratamento". Ao suprimir a definição de que o primeiro dia deveria ser considerado por ciclo de tratamento, as fontes pagadoras passaram a remunerar apenas o dia em que se planeja todo o tratamento do paciente. Qualquer outra data, mesmo aquela em que a pessoa volta para iniciar um novo ciclo, é classificada como dia subsequente
De acordo com o diretor da SBOC, a falta de definição clara do início de cada ciclo impacta significativamente no valor final do honorário. O especialista conta que o código dos dias subsequentes tem um valor nominal bem inferior ao do primeiro dia. "Imagine um paciente com oito ciclos de tratamento: são suprimidas oito vezes o honorário do primeiro dia de cada ciclo”, exemplifica o Dr. Álvaro Machado.
Na reunião de setembro, a SBOC proporá um adendo na CBHPM de forma a estabelecer a remuneração pelo código de primeiro dia no início de cada novo ciclo de tratamento, assim como uma definição sobre a duração de cada ciclo.
A Sociedade Brasileira de Oncologia Clínica abriu diálogo com a AMB há mais de um ano sobre essas questões. Durante o mês de agosto, ocorreu mais uma reunião na Associação Médica Brasileira, com a participação do Dr. Álvaro Machado e de outros dois diretores da SBOC, Dr. Antonio Dal Pizzol Junior e Dr. Volney Soares Lima. "Nosso intuito é recuperar os honorários perdidos na transição da Tabela da AMB para a CBHPM e ainda na questão da terapia oncológica oral”, destaca Machado.
Saiba o que muda com o reconhecimento da Oncologia Clínica como especialidade
Notícias Quarta, 23 Agosto 2017 19:41Até julho deste ano, a Oncologia Clínica era apenas uma titulação no Brasil. A partir da nova lista da Comissão Mista de Especialidades, foi reconhecida como especialidade médica. Neste vídeo, representantes da Sociedade Brasileira de Oncologia Clínica (SBOC), Associação Médica Brasileira (AMB), Conselho Federal de Medicina (CFM) e Conselho Regional de Medicina do Estado de São Paulo (Cremesp) explicam o que muda com a decisão. A organização da prova de Título de Especialista e o assento oficial na AMB para discussões sobre políticas de saúde estão entre os destaques.
A procura pela vacina contra o Papilomavírus Humano (HPV) tem sido tão pequena que o Ministério da Saúde tomou uma medida emergencial para não perder 233 mil doses com prazo de validade até setembro. Nas cidades onde há estoque, a vacinação pelo Sistema Único de Saúde (SUS) passou a incluir mulheres e homens entre 15 e 26 anos. O público-alvo regular são meninas de 9 a 14 anos e meninos de 11 a 14. Em reportagem da revista Época, a Dra. Angélica Nogueira-Rodrigues, membro da Sociedade Brasileira de Oncologia Clínica (SBOC) e professora da Universidade Federal de Minas Gerais, enfatiza que a adesão vem caindo significativamente, embora tenha sido boa em 2014, quando a vacina passou a integrar o calendário nacional. A imunização é considerada uma das principais medidas preventivas contra o câncer de colo do útero. “O Brasil derrapa na imunização contra HPV por motivos semelhantes ao resto do mundo, e por algumas razões particulares: uma mistura de desinformação, medo – que afeta adolescente, pais e médicos – e por uma dificuldade, já admitida pelo governo brasileiro, de dialogar com um público jovem, tradicionalmente difícil de vacinar”, afirma a oncologista.
Leia a reportagem completa da revista Época: https://glo.bo/2wxongq
Conheça estudo publicado por membros da SBOC sobre a situação alarmante da vacinação contra o HPV na América Latina: http://bit.ly/2fZUtLu
Obesidade e fatores relacionados causarão 126 mil casos de câncer no Brasil em 2017
Notícias Segunda, 21 Agosto 2017 20:40O Instituto Nacional de Câncer (Inca) lançou, no início do mês, um posicionamento oficial acerca do sobrepeso e da obesidade como causas importantes de câncer no país. A doença é a segunda que mais mata no Brasil, com aproximadamente 200 mil óbitos por ano. Para 2017, são estimados 600 mil novos casos. De acordo com o documento, alimentação inadequada, consumo de bebida alcóolica, inatividade física, excesso de peso corporal e obesidade são responsáveis por 21% dos cânceres em mulheres e 22,4% em homens, representando 126 mil novos casos para este ano.
“Crianças e adolescentes estão crescendo em um ambiente obesogênico que incentiva o ganho de peso e a obesidade”, alerta o texto. O Inca apoia medidas como aumento da tributação de bebidas açucaradas; restrição da publicidade e promoção de alimentos e bebidas não saudáveis dirigidas ao público infantil; restrição da oferta de bebidas e alimentos ultraprocessados nas escolas e aprimoramento das normas de rotulagem de alimentos que deixem a informação mais compreensível e acessível ao consumidor.
Uma das referências citadas no posicionamento é um estudo publicado no Lancet* segundo o qual as intervenções fiscais de aumento de preços e medidas regulatórias podem produzir os maiores ganhos de saúde no menor intervalo de tempo. Além disso, a regulamentação da publicidade de alimentos para as crianças pareceu ser mais eficaz do que a promoção da saúde nas escolas.
Unir para transformar
“É preciso aprofundar as discussões no Brasil sobre o papel da indústria de alimentos na epidemia de sobrepeso e obesidade, assim como um trabalho constante de conscientização e sensibilização da população, dos profissionais de saúde e dos gestores públicos e privados”, afirma o Dr. Claudio Ferrari, secretário de Comunicação da Sociedade Brasileira de Oncologia Clínica (SBOC). “É importante que um instituto de grande credibilidade, como o Inca, enfatize seu posicionamento”, continua. “Cada vez mais segmentos da sociedade devem se engajar para transformar os hábitos nocivos”.
O oncologista lembra que as três principais causas evitáveis de câncer, mapeadas atualmente, são tabagismo, sedentarismo e obesidade, todas ligadas ao estilo de vida. “A adoção de hábitos saudáveis é o grande desafio do século XXI na área da saúde”, avalia. “Justamente por sabermos disso, a SBOC tem se mobilizado, nos últimos dois anos, para ecoar este alerta”, finaliza o secretário.
O documento do Inca está alinhado aos Objetivos de Desenvolvimento Sustentável (ODS), adotados pela Assembleia Geral das Nações Unidas, e ao Plano de Ação Global para Prevenção e Controle de Doenças Não-Transmissíveis (2013-2020), da Organização Mundial da Saúde, entre outras iniciativas desses mesmos órgãos.
*Acessível pela Biblioteca da SBOC (somente para associados)
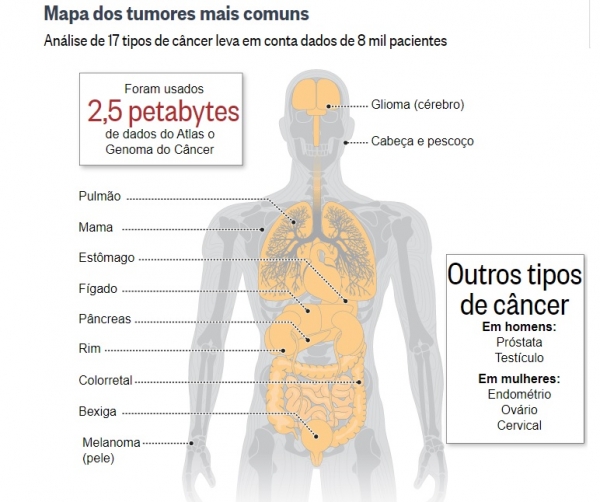
O Atlas de Proteínas Humanas, lançado por cientistas suecos, mostra como milhares de mutações associadas a 17 dos principais tipos de câncer afetam a produção de proteínas e o metabolismo das células tumorais. Reportagem do jornal O Globo destaca que a publicação é considerada um novo marco para a oncologia personalizada, o maior desde o sequenciamento do genoma humano em 2003 e do primeiro Atlas do Genoma do Câncer em 2013. “Este é um dos estudos mais importantes dos últimos anos na área e, arriscaria dizer, uma das maiores ferramentas já geradas para dar base a estratégias de medicina de precisão contra o câncer”, afirma o Dr. Carlos Gil, diretor da Sociedade Brasileira de Oncologia Clínica (SBOC). “A partir deste atlas, teremos novos biomarcadores para serem usados tanto no tratamento quanto no diagnóstico”, acrescenta.
Leia a reportagem na íntegra: https://glo.bo/2vPeyYT
O Atlas está disponível por meio de um banco de dados interativo de acesso aberto:
www.proteinatlas.org/pathology
Artigo publicado na revista Science compila informações importantes sobre o novo Atlas: http://bit.ly/2vHP9C8
A incorporação ao Sistema Único de Saúde (SUS) de tratamentos individualizados e mais eficazes, por meio de novas tecnologias e testes genéticos, foi o tema central do I Fórum Nacional sobre Medicina Personalizada. O evento ocorreu nesta semana, no auditório do Senado Federal, em Brasília. O presidente da Sociedade Brasileira de Oncologia Clínica (SBOC), Dr. Gustavo Fernandes, foi um dos convidados do Instituto Lado a Lado Pela Vida. A ONG reuniu especialistas de diversas áreas e parlamentares para discutir avanços e desafios desse cenário considerado novo e promissor.
Os participantes reafirmaram que as dificuldades de acesso a essas inovações na saúde pública estão atreladas ao financiamento insuficiente da saúde no Brasil e ao alto custo dos novos medicamentos. O Dr. Gustavo Fernandes acredita na definição de prioridades para que as novas tecnologias sejam efetivamente incorporadas, ainda que de forma lenta.
Outro caminho citado pelo presidente da SBOC é que o Estado passe a fazer parte de todo o ciclo de pesquisa e desenvolvimento desses medicamentos. Na opinião dele, além de baixar significativamente os custos e equilibrar a relação comercial com os laboratórios, isso proporcionaria desenvolvimento econômico e científico para o país.
O oncologista Marcelo Cruz definiu, durante o evento, o atual modelo de assistência praticado no mundo como medicina de imprecisão. O especialista apontou que, nos Estados Unidos, as reações adversas aos medicamentos são a quarta causa de hospitalizações, respondem por 100 mil óbitos ao ano e têm um custo de US$ 150 bilhões. Ele considera que análises de custo-efetividade das novas tecnologias de prevenção, detecção precoce e terapia personalizada poderão justificar sua disponibilização no sistema público de saúde. "Acredito que a medicina de precisão na detecção precoce e prevenção, mais até do que no tratamento, mudará o panorama do câncer", afirma.
A pernambucana Carolina Zitzlaff, residente em oncologia clínica no Real Hospital Português de Beneficência, venceu o segundo bloco da Gincana Virtual de Oncologia, promovida pela Sociedade Brasileira de Oncologia Clínica (SBOC). Ela já havia ficado em segundo lugar no primeiro bloco, tendo como prêmio a inscrição para o XX Congresso Brasileiro de Oncologia Clínica e a isenção da anuidade da SBOC em 2018. Agora, a médica também ganhou a passagem e a hospedagem para o evento, que será no Rio de Janeiro (RJ), de 25 a 28 de outubro. “Fiquei surpresa e feliz com o resultado”, diz.
Em segundo lugar nesse bloco ficou a Dra. Danielle Zakon, residente do Instituto do Câncer do Estado de São Paulo (Icesp). “Parabenizo a SBOC pela iniciativa de integrar todos os residentes em oncologia do Brasil, estimulando o aprendizado em grandes temas com real importância na prática clínica”, afirma. O prêmio dela será a inscrição para o Congresso e a isenção da anuidade no próximo ano.
O Dr. Gustavo Matos, também residente do Icesp, foi o terceiro colocado. Seu prêmio será a inscrição para o Congresso da SBOC. “É uma boa oportunidade para ter a experiência de participar de um grande evento da oncologia brasileira”, destaca, ao relatar que recebeu com surpresa a notícia de estar entre os vencedores do bloco.
Competição até setembro
Em sua segunda edição, a gincana é composta por três blocos de quatro casos cada um, com previsão de término em 30 de setembro. O terceiro bloco começou nesta semana. Os casos são publicados a cada 15 dias. O décimo sairá no dia 28 de agosto, sempre às 20h. Além do acerto, o menor tempo de resposta conta para a colocação no ranking do bloco e na classificação geral.
Todos os participantes começaram cada bloco com a pontuação zerada para ter as mesmas chances de alcançar a premiação nessa etapa específica. A pontuação anterior segue registrada para a classificação geral. Os vencedores da competição na soma de pontos de todos os blocos receberão os seguintes prêmios: 1º lugar – pacote ASCO 2018 completo (passagem, hospedagem e inscrição); 2º lugar – pacote ASCO 2018 parcial (hospedagem e inscrição); 3º lugar – inscrição Congresso ASCO 2018.
A Dra. Danielle Zacon conta estar empolgada em continuar participando da gincana. “Vejo como um desafio a resolução de cada caso clínico e uma oportunidade de interação de residentes com preceptores de diferentes locais do país”, ressalta. O Dr. Gustavo Matos considera a competição importante para revisar e rediscutir o que aprende na residência e para treinar a utilização de ferramentas de busca. “Talvez a grande lição não seja você saber de primeira a resposta, mas desenvolver os meios para encontrá-la”, avalia.
Ainda que não seja residente ou não esteja inscrito na competição, qualquer oncologista pode acompanhar os casos e as respostas comentadas. A comissão científica da gincana é formada pelos oncologistas Clarissa Mathias, João Nunes e Clarissa Baldotto.
Para saber mais, acesse:










 Seja um
Seja um Agenda de
Agenda de  Pesquisa
Pesquisa Consensos e
Consensos e Biblioteca
Biblioteca 